Bei ischämischer Kardiomyopathie revaskularisieren – Ja oder Nein?
Perkutane Koronarintervention-- Früheren Studien zufolge scheint eine Revaskularisation bei ischämischer Kardiomyopathie einen prognostischen Nutzen zu bringen. Dann kam die REVIVED-Studie, die unsere Vorstellung auf den ersten Blick auf dem Kopf gestellt hat. Was spricht jetzt noch für die Revaskularisation?
Veröffentlicht:
Eine Revaskularisation mittels PCI hat in REVIVED keinen Prognosevorteil gebracht.
© Dr. P. Marazzi / Science Photo Library
Frühere Studien sprechen für die Revaskularisation
Die ischämische Kardiomyopathie infolge einer koronaren Herzerkrankung (KHK) ist die häufigste Ursache einer Herzinsuffizienz. In der STICHES-Studie, die sich der nach fünf Jahren neutralen STICH-Studie anschloss, war bei Patientinnen und Patienten mit ischämischer Kardiomyopathie und reduzierter linksventrikulärer Ejektionsfraktion (LVEF < 35 %) die Revaskularisation mittels Bypassoperation (CABG) der alleinigen optimalen medikamentösen Therapie (OMT) hinsichtlich der Mortalität nach zehn Jahren überlegen.

Prof. Alexander Ghanem Asklepios Klinik Nord - Heidberg, Hamburg Ghanem
© Ghanem
Für die Revaskularisation mittels perkutaner Koronarintervention (PCI) sprechen auch die ESC-Leitlinien von 2021, die in dieser Indikation eine IIb-Empfehlung aussprechen – in Anbetracht fehlender (randomisierter) Daten jedoch nur mit Evidenzgrad C. Die amerikanischen ACC/AHA-Leitlinien geben in Anbetracht dessen gar keine Empfehlung an.
REVIVED-Studie spricht auf den ersten Blick dagegen
Auf den ersten Blick gegen eine Revaskularisation bei ischämischer Kardiomyopathie sprechen die Ergebnisse der im letzten Jahr publizierten REVIVED-Studie. In dieser Studie wurde untersucht, ob eine Revaskularisation mittels PCI bei Patienten mit einer LVEF < 35 % das Überleben (primärer Endpunkt: Kombination aus Tod jeder Ursache oder Hospitalisierung infolge Herzinsuffizienz) im Vergleich zur alleinigen OMT verbessert.

Abb. 1-- Studiendesign der REVIVED-Studie.
© modifiziert nach Perera D et al. N Engl J Med 2022;387:1351-60
Zwischen August 2013 und März 2020 wurden 700 stabile Patientinnen und Patienten eingeschlossen (1:1-Randomisierung) mit fortgeschrittener KHK (British Cardiovascular Intervention Society myocardial jeopardy score, BCIS-JS ≥ 6 Punkte) und erhaltener Vitalität (nachgewiesen u. a. in Stressechokardiografie oder MRT) in mindestens vier für eine PCI zugänglichen Segmenten (Abb. 1).
Im März 2022 erfolgte das Follow-up im Median nach 41 Monaten (Interquartilsabstand 28–60 Monate). Im Gegensatz zur STICH-Studie zeigte sich in der Frühphase nach Intervention keine Übersterblichkeit.
Dennoch ergab sich für die PCI kein signifikanter Unterschied hinsichtlich des kombinierten primären Endpunktes (37,2 % PCI + OMT vs. 38 % OMT; Hazard Ratio, HR: 0,99, 95%-KI: 0,78–1,27, p = 0,96).
Ebenso ließen sich Unterschiede bei den sekundären Endpunkten linksventrikuläre Ejektionsfraktion, New York Heart Association (NYHA)- und der Canadian Cardiovascular Society (CCS)-Klassifikation nachweisen. Zwar verbesserte sich die Lebensqualität (erhoben anhand des Kansas City Cardiomyopathy Questionnaire, KCCQ) nach 6 und 12 Monaten in der PCI-Gruppe signifikant im Vergleich zur alleinigen OMT-Gruppe, allerdings erübrigte sich dieser Unterschied nach 24 Monaten ebenfalls (möglicherweise bedingt durch eine Crossover-Rate von ca. 10 % in der OMT-Gruppe).
Patientencharakteristika von REVIVED
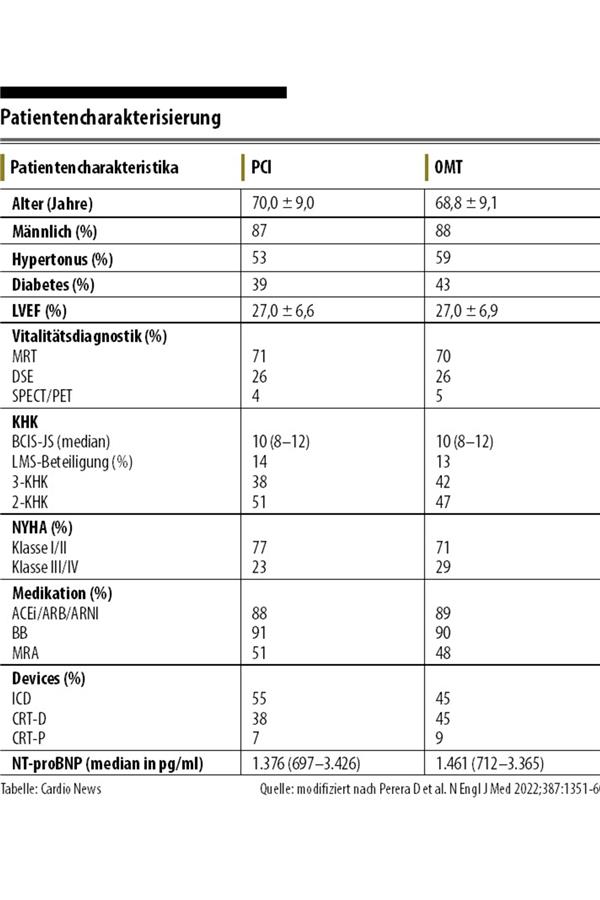
© modifiziert nach Perera D et al. N Engl J Med 2022;387:1351-6
Jedoch gab es in der PCI-Gruppe weniger adäquate ICD-Schockabgaben (5,9 % vs. 14,0 %; HR: 0,42, 95%-KI: 0,17–1,06) und erwartbar weniger ungeplante Revaskularisationen (2,9 % vs. 10,5 %; HR: 0,27, 95%-KI: 0,13–0,53).
Hat die PCI ihren Stellenwert deshalb verloren?
REVIVED ist die erste prospektiv randomisierte Studie, welche die PCI mit der alleinigen OMT vergleicht bei Patienten mit reduzierter LVEF, fortgeschrittener KHK und erhaltener Vitalität. Die zusätzliche PCI war weder im primären Endpunkt noch in den sekundären Endpunkten der OMT überlegen. Hat die PCI deshalb ihren Stellenwert in dieser Indikation verloren?
Um diese Frage beantworten zu können, sollte das Studiendesign kritisch in Augenschein genommen werden. Die Patientenselektion erfolgte zwar auf Grundlage einer erhaltenen Vitalität bei fortgeschrittener KHK. Unklar ist jedoch, inwieweit die Vitalität überhaupt als Prädiktor für den Verlauf nach Revaskularisation mittels PCI dienen kann und ob sie für die Patientenauswahl geeignet ist. Ein hoher BCIS-JS als Ausdruck einer fortgeschrittenen KHK bedeutet zudem nicht zwingend, dass eine Ischämie vorliegt. Unklar bleibt des Weiteren, inwieweit die Ergebnisse übertragbar sind, z. B. auf Patienten mit fortgeschrittener Herzinsuffizienzsymptomatik, akuter Dekompensation, kardiogenem Schock, pectanginösen Beschwerden oder akutem Koronarsyndrom. Denn entsprechend betroffene Patienten waren unterrepräsentiert oder ausgeschlossen. Ebenso könnten grundsätzlich operable Patienten in der Studie unterrepräsentiert sein. Und es bleiben weitere offene Fragen bzgl. Stenosegrad und -charakterisierung, der funktionellen Relevanz der Stenosen, Korrelation der Stenosen mit Vitalitäts- und Ischämiediagnostik, Ausprägung der Vitalität und Anteil kompletter/inkompletter Revaskularisation.
Das Patientenkollektiv bestand aus überwiegend älteren, männlichen Patienten (87 % männlich, im Mittel 70 Jahre), die eine geringe Herzinsuffizienzsymptomatik (77 % NYHA I oder II) und keinen oder kaum pectanginösen Beschwerden hatten (66 % keine Angina, 32 % CCS I oder II; Tab. 1).
Medikamente für selektionierte Patienten ausreichend
Für die selektionierte und in REVIVED umschriebene Patientengruppe (40 Zentren haben fast 7 Jahre benötigt für den Einschluss von 700 Patienten) scheint eine rein medikamentöse Therapie angemessen und nun auch gut begründet. Daneben unterstreicht REVIVED generell einmal mehr den Stellenwert einer optimalen medikamentösen Therapie.
Fazit
Weitere Studien sind erforderlich, die Langzeitergebnisse von REVIVED bleiben abzuwarten (auch in STICH gab es keine Relation zwischen LVEF und Mortalität).
Deshalb wird REVIVED am Ende des Tages wohl vorerst nur wenig Einfluss auf unseren klinischen Alltag haben.
Literatur bei den Verfassern
Kontakt-- Prof. Alexander Ghanem, Dr. Tilman Schneider, Asklepios Klinik Nord – Heidberg in Hamburg, Prof. Ghanem ist stellvertretender Sprecher der AGIK,

