Ethische Herausforderungen auf der Intensivstation
Ethische Herausforderungen-- Was tun, wenn Patientinnen und Patienten auf der Intensivstation nicht einwilligungsfähig sind? Eine Patientenverfügung ist zwar oft vorhanden, deckt aber nicht immer alle Situationen ab. Hier gilt es, den mutmaßlichen Patientenwillen mit allen Beteiligten zu ermitteln.
Veröffentlicht:
Um über eine Behandlung entscheiden zu können, muss der (mutmaßliche) Wille von Patientinnen und Patienten ermittelt werden. sudok1/Getty Images/iStock
© sudok1/Getty Images/iStock
Voraussetzung für eine medizinische Behandlung ist das Vorliegen einer Indikation. Behandlungen ohne medizinische Indikation können von Patientinnen und Patienten und ihren Angehörigen nicht eingefordert werden und sollen von Ärztinnen und Ärzten nicht angeboten werden. Indizierte Behandlungen wiederum können nur durchgeführt werden, wenn Patientinnen und Patienten diesen zustimmen (sog. „Zwei-Säulen-Modell“). In einigen Fällen können Entscheidungsfindungen im Hinblick auf beide Säulen schwierig sein. So können Belastungen und Spannungen im Behandlungsteam und im Verhältnis zu den Angehörigen der Patientinnen und Patienten entstehen.
Zustimmung für indizierte Behandlungen
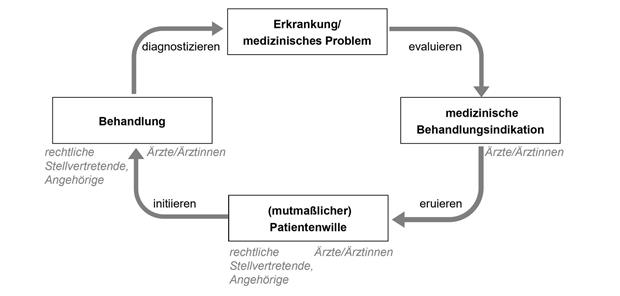
Algorithmus zur Evaluation (Abb. 1)-- Algorithmus zur Evaluation der medizinischen Behandlungsindikation und des mutmaßlichen Patientenwillens als Grundlage intensivmedizinischer Maßnahmen bei nicht einwilligungsfähigen Patientinnen und Patienten. Supady
© Supady
Im notfall- und intensivmedizinischen Alltag können Patientinnen und Patienten einer (dringend) indizierten Behandlung oft nicht selbst zustimmen, z. B. aufgrund einer krankheitsbedingten Bewusstlosigkeit oder aufgrund einer im Rahmen der intensivmedizinischen Therapie notwendigen Sedierung. In solchen Situationen ist der vorausverfügte oder der mutmaßliche Wille der Patientinnen und Patienten ausschlaggebend. Viele Patientinnen und Patienten haben für solche Situationen eine Patientenverfügung formuliert. Die Situationen, für die eine Patientenverfügung formuliert wurde und in denen sie anzuwenden ist, sind in der Regel in der Patientenverfügung festgeschrieben. Nicht selten jedoch umfassen diese vorbeschriebenen Situationen die aktuelle Behandlungssituation der Patientinnen und Patienten nicht. Aber auch in diesen Fällen können Patientenverfügungen eine wichtige Grundlage für die Ermittlung des mutmaßlichen Willens der zu Behandelnden sein (Abb. 1).
Den mutmaßlichen Willen ermitteln

PD Dr. Alexander Supady, Universitätsklinikum Freiburg Supady
© Supady

Dr. Jochen Dutzmann, Universitätsklinikum Halle (Saale) Dutzmann
© Dutzmann
Gute Kommunikation ist entscheidend
Konflikte und Belastungen innerhalb des Behandlungsteams oder mit den Stellvertretenden und Angehörigen der Patientinnen und Patienten entstehen häufig durch ausbleibende, unzureichende oder misslungene Kommunikation. Viele Konflikte lassen sich durch eine frühzeitige Einbindung der Stellvertretenden und Angehörigen, insbesondere in ausführlichen Gesprächen, vermeiden oder entspannen. Für umfassende Entscheidungen müssen Therapieziele klar benannt und erklärt werden, aber auch Vorbehalte, Bedenken, Sorgen und die klinischen Erfahrungen und Einschätzungen der behandelnden Ärztinnen/Ärzte und Pflegekräfte Berücksichtigung finden. Bei fortbestehenden Konflikten kann die Einbindung eines klinischen Ethikkomitees hilfreich sein.
Fazit
Der vorausverfügte oder mutmaßliche Patientenwille ist für eine Behandlung oder deren Abbruch entscheidend.
Kann der Wille nicht ermittelt werden und ist eine Behandlung indiziert, sollte nach „in dubio pro vita“-Prinzip gehandelt werden.
Gibt es Konflikte zwischen Behandlungsteam und Stellvertretenden, kann ein klinisches Ethikkomitee eingebunden werden.
Literatur beim Verfasser
Kontakt-- PD Dr. Alexander Supady, Universitätsklinikum Freiburg, alexander.supady@uniklinik-freiburg.de; Dr. Jochen Dutzmann, Universitätsklinikum Halle (Saale)

