Leitungssystem spezifisch stimulieren
CRT oder LBBAP?-- Für bestimmte Gruppen von Herzinsuffizienzpatienten und -patientinnen hat die kardiale Resynchronisation mittels biventrikulärem Schrittmacher (CRT) einen hohen Stellenwert. Da die Sondenplatzierung hier erschwert sein kann, stellt eine LBBAP möglicherweise eine interessante Alternative dar.
Veröffentlicht: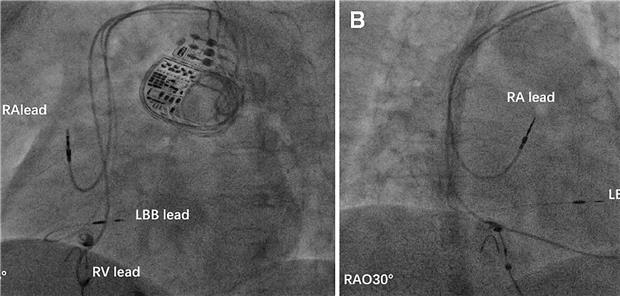
Repräsentative Bilder der Sonden von LBBAP und BiVP, siehe unten.
© Juan Hua
Patienten mit einer systolischen Herzinsuffizienz stehen im Fokus unserer kardiologischen Behandlungsstrategien. Trotz der in den vergangenen Jahren bedeutsamen Entwicklungen der medikamentösen Therapie, ist der Stellenwert der kardialen Resynchronisation mittels biventrikulärem Schrittmacher (CRT) bei Patienten mit eingeschränkter Kammerfunktion und vor allem Linksschenkelblock weiterhin sehr hoch. Die Positionierung der linksventrikulären Sonde im venösen Koronarsystem kann aus unterschiedlichen Gründen erschwert sein, unter anderem, da eine Vielzahl von Patienten nur über eine zur Sondenplatzierung geeignete Zielvene verfügen. Wenn es hier im weiteren Verlauf zu einem Defekt der Sonde, einer Dislokation oder zu einem Anstieg der Reizschwelle kommt, ist die Fortführung der Therapie häufig nicht einfach möglich.

Prof. Dr. Daniel Steven-- Universitätsklinikum Köln Steven
© Steven
Aktuell ist hierzu eine weitere wichtige Studie im JACC: Clinical Electrophysiology erschienen [1]: Diaz et al. stellen die Daten einer multizentrischen, nicht randomisierten Observationsstudie vor, in der sie die Ergebnisse einer CRT- mit einer LBBAP-Strategie vergleichen. Hierbei wurden 371 Patienten in die Studie eingeschlossen, von denen 243 eine CRT- und 128 eine LBBAP-Stimulation erhielten. Die Patienten wurden für 340 Tage nachgesorgt. Der primäre Endpunkt der Studie bestand aus Hospitalisierung aufgrund einer Verschlechterung der Herzinsuffizienzsymptomatik und Mortalität jeglicher Ursache. „Harte“ klinische Endpunkte, wie sie in dieser Studie genutzt werden, haben sich in der Therapie der Herzinsuffizienz etabliert und stellen einen sehr guten Parameter für die Beurteilung des Nutzens der Therapie für diese Patienten dar.
![Leitungssystem spezifisch stimulieren Repräsentative Bilder der Sonden von LBBAP (A, B) und BiVP (C, D). Juan Hua [5]](/Bilder/Repraesentative-Bilder-der-Sonden-von-LBBAP-A-B-und-BiVP-C-218330.jpg)
Repräsentative Bilder der Sonden von LBBAP (A, B) und BiVP (C, D). Juan Hua [5]
© Juan Hua
Bei den Basisparametern gab es trotz der fehlenden Randomisierung zwischen beiden Gruppen keine signifikanten Unterschiede, außer, dass in der Gruppe der Patienten, bei denen ein CRT implantiert wurde, mehr Patienten dem NYHA-Stadium II entsprachen als Patienten mit LBBAP (40,3 vs. 28,1 %; p = 0,02). Die Prozedurdauer und Durchleuchtungszeit waren in der Gruppe der Patienten mit LBBAP geringer als bei den CRT-Patienten, bei denen aber der Anteil, der nicht erfolgreich durchzuführenden Implantation höher war.
![Leitungssystem spezifisch stimulieren Implantationsstrategie-- LBBAP (links) und CRT (rechts). [M] lom123/stock.adobe.com](/Bilder/Implantationsstrategie-LBBAP-links-und-CRT-rechts-M-218210.jpg)
Implantationsstrategie-- LBBAP (links) und CRT (rechts). [M] lom123/stock.adobe.com
© lom123/Steven/stock.adobe.com
Die Daten machen Hoffnung, dass eine LBBAP-Therapie ähnlich gute Ergebnisse bei Patienten mit CRT-Indikation erreichen kann. Zumindest für Patienten, bei denen die Anlage einer linksventrikulären Sonde nicht gelingt oder die Patienten nicht von der CRT-Therapie profitieren, ist das LBBAP schon heute eine wichtige Alternative. Ob die LBBAP-Stimulation auch in prospektiv randomisierten Untersuchungen ähnliche Reduktion relevanter Endpunkte, wie der Mortalität und Hospitalisierung erreichen kann, müssen zukünftige Studien zeigen.
Fazit
Es gibt zunehmend Evidenz, dass ein LBBAP ähnlich effektiv sein kann, wie eine konventionelle biventrikuläre Stimulation.
In einer Vergleichsstudie für eine CRT- vs. LBBAP-Strategie traten in der LBBAP-Gruppe signifikant weniger Endpunktereignisse auf.
Die Implantation von LBBAP-Systemen stellt die Untersucher jedoch aufgrund noch nicht ausreichend verfügbarer geeigneter Schleusen und Sonden weiterhin vor Probleme.
Kontakt-- Prof. Dr. Daniel Steven, Herzzentrum der Universität zu Köln, daniel.steven@uk-koeln.de
Literatur--
1. Diaz JC et al. JACC Clin Electrophysiol. 2023;9:1568-81
2. Strauss DG et al. Am J Cardiol. 2011;107:927-34
3. Wang Y et al. J Am Coll Cardiol. 2022;80:1205-16
4. Vijayaraman P et al. JACC Clin Electrophysiol. 2023; https://doi.org/10.1016/j.jacep.2023.08.003
5. Hua J et al. Heart and Vessels. 2022;37:1162-74

