Personalisierte medikamentöse Therapie der Angina pectoris
Pharmakotherapie-- Für die Therapie der Angina pectoris bestehen in den ESCLeitlinien Lücken in der Evidenz, die dort ausgesprochenen Erst- und Zweitlinienempfehlungen sind nicht voll belegt. Das Sicherheitsprofil jeder einzelnen Substanz muss dringend beachtet und eine genaue Anamnese durchgeführt werden.
Veröffentlicht:
Evidenzlücken zu Wirkstoffkombinationen bei der Angina-pectoris-Therapie müssen geschlossen werden.
© soupstock/stock.adobe.com
Identifikation der Auslöser
Persistierende Angina pectoris im Alltag kann Belastbarkeit und Lebensqualität deutlich einschränken. Die aktuellen europäischen Leitlinien schlagen ein stufenweises Vorgehen in der Behandlung mit Einteilung der Substanzen in „first und second line“ vor [1]. Dies wurde kritisiert [2, 3] und in der Leitlinie selbst als „gap in evidence“ benannt [1]. Verfügbare Substanzen wurden größtenteils nie suffizient gegeneinander auf ihre Wirksamkeit getestet. Daher erscheint bei der Auswahl der Wirkstoffe ein patientenzentriertes und personalisiertes Vorgehen sinnvoll. Grundlage hierfür ist die präzise Differenzierung der Auslöser für Angina pectoris. Dies gelingt durch eine detaillierte Anamnese, welche durch ein Belastungs-EKG und Langzeitblutdruckmessung/Blutdrucktagebuch mit Korrelation der Beschwerden ergänzt werden kann.
Prinzipien bei der Auswahl der Substanzklassen

Das Sicherheitsprofil einzelner Substanzen ist für die personalisierte Therapie wichtig.
© alexlmx/stock.adobe.com
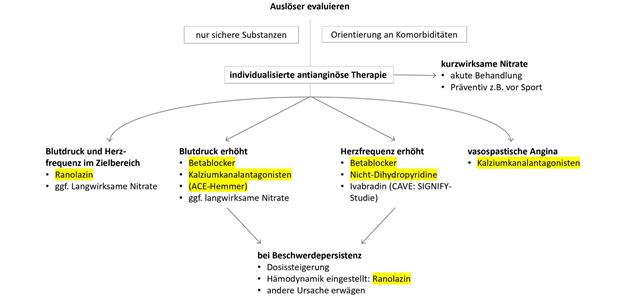
Personalisierte Pharmakotherapie der Angina pectoris (Abb. 1)-- Vorschlag zur Behandlung der Angina pectoris orientierend an Substanzen, die auf Langzeitsicherheit überprüft wurden (gelb hinterlegt), am Auslösemechanismus der Myokardischämie und den Komorbiditäten.
© Sosalla/Wester
Behandlung bei Hypertonie oder erhöhter Herzfrequenz
Bei Patienten mit Angina pectoris aufgrund von Bluthochdruck sind Betablocker, Kalziumkanalantagonisten oder ggf. auch ACE-Hemmer zu empfehlen (Abb. 1). Bei erhöhter Herzfrequenz (ca. > 70/min, wobei hier kein klarer Cut-off existiert) sind Betablocker oder Kalziumkanalantagonisten vom Nicht-Dihydropyridin-Typ zu empfehlen, auch weil die Verlängerung der Diastole die Koronarperfusion verbessert. Sollten diese Substanzklassen bei Herzfrequenz > 70/min kontraindiziert sein, kann Ivabradin eingesetzt werden, das evidenzbasiert antianginös wirkt [6, 7]. Beachtenswert ist jedoch, dass eine große Subgruppenanalyse der SIGNIFY-Studie gezeigt hat, dass bei Patienten mit Angina pectoris und normaler LV Pumpfunktion die Wahrscheinlichkeit für kardiovaskulären Tod und Herzinfarkt in der Ivabradin-Gruppe signifikant erhöht war [8], bei jedoch hoher Dosierung bis zu 10 mg zweimal täglich.
Behandlung bei normwertigem Blutdruck und Herzfrequenz
Aufgrund der Wichtigkeit der blutdruckbedingten Koronarperfusion ist eine übermäßige Blutdrucksenkung bei Angina pectoris nicht sinnvoll. Ranolazin hat sich bei Patienten mit Angina pectoris – auch in Risikogruppen – als sicher und effektiv erwiesen (Abb. 1) [9–11]. Da die Substanz kaum Einfluss auf Blutdruck oder Herzfrequenz hat, empfiehlt sich Ranolazin besonders bei normotensiven Patienten. Zudem ist die Substanz auch effektiv in Kombination mit anderen Substanzen wie z. B. Kalziumkanalblockern [12].
Beschwerdepersistenz

Dr. Michael Wester-- Universitätsklinikum Regensburg
© Wester

Prof. Samuel Sossalla-- Universitätsklinikum Gießen & Kerckhoff-Klinik Bad Nauheim
© Sosalla
Fazit
Primum nil nocere (gutes Sicherheitsprofil für Betablocker, Kalziumkanalantagonisten und Ranolazin, ggf. ACE-Hemmer, unter Beachtung von Kontraindikationen).
Personalisierte Therapie in Abhängigkeit der Angina-Auslöser und Komorbiditäten.
Es bestehen weiterhin wichtige Evidenzlücken bezüglich der optimalen Therapie und Wirkstoffkombinationen, die mit qualitativ hochwertigen Studien geschlossen werden müssen.
Kontakt-- Dr. Michael Wester, Universitätsklinikum Regensburg, michael.wester@ukr.de; Prof. Dr. Samuel Sossalla, Universitätsklinikum Gießen & Kerckhoff-Klinik Bad Nauheim, Samuel.Sossalla@innere.med.uni-giessen.de
Literatur--
1. Knuuti J et al. Eur Heart J. 2020;41(3):407-77
2. Ferrari R et al. Eur Heart J. 2019;40:190-4
3. Camici PG et al. Int J Cardiol. 2019;297:19-21
4. BÄK, KBV, AWMF Nationale VersorgungsLeitlinie Chronische KHK, Version 6.0. 2022 [cited: 7.8.2023]. DOI: 10.6101/AZQ/000491
5. Cheng W et al. Eur J Prev Cardiol. 2018;25:1864-72
6. Tardif JC et al. Eur Heart J. 2005;26:2529-36
7. Tardif JC et al. Eur Heart J. 2009;30:540-8
8. Beltrame JF. Eur Heart J 2015;36:3297-9
9. Morrow DA et al. JAMA. 2007;297:1775-83
10. Chaitman BR et al. J Am Coll Cardiol. 2004;43:1375-82
11. Chaitman BR et al. JAMA. 2004;291:309-16
12. Stone PH et al. J Am Coll Cardiol. 2006;48:566-75
13. Wei J et al. Int J Cardiol. 2011;146:4-12

