Pulmonale Hypertonie bei EMAH – was die Leitlinien empfehlen
Erwachsene mit angeborenen Herzfehlern-- Wenn Erwachsene mit angeborenen Herzfehlern (EMAH) eine pulmonale Hypertonie entwickeln, verschlechtert das ihre Prognose. Die neuen ESC/ERS-Richtlinien 2022 empfehlen deshalb eine zielgerichtete Behandlung. Eine Übersicht.
Veröffentlicht:
Wenn in den Lungenarterien zu viel Druck herrscht, ist das bei EMAH-Patienten ein ungünstiges Zeichen. Peter Maltz/dieKLEINERT.de/picture-alliance
© Peter Maltz / dieKLEINERT.de / picture-alliance
Die Pulmonale Hypertonie (PH) bei Erwachsenen mit angeborenen Herzfehlern (EMAH) hat einen ungünstigen Einfluss auf den „typischen“ Krankheitsverlauf, den klinischen Zustand und die Prognose der Patientinnen und Patienten [1]. In der klinischen PH-Klassifikation ist die pulmonalarterielle Hypertonie (PAH) bei EMAH in der Gruppe 1 (Subgruppe 1.4.4) angesiedelt und repräsentiert ein wichtiges, heterogenes Patientenkollektiv [2]. Die neuen ESC/ERS-Richtlinien 2022 [2] klassifizieren die PAH bei EMAH wie im Kasten angegeben.
Klinische Klassifikation der PAH bei EMAH
(1) Eisenmenger-Syndrom-- Diese Gruppe beinhaltet alle großen intra- und extrakardialen Defekte, über die zu Beginn ein systemisch-pulmonaler Shunt (Links-Rechts-Shunt) besteht, und die im weiteren Verlauf zu einem progressiven Anstieg des pulmonalvaskulären Widerstandes (PVR) und zur Shunt-Umkehr (Rechts-Links-Shunt) führen. Zentrale Zyanose, Polyglobulie (Erythrozytose) und Gewebe-/Organschäden durch chronische Hypoxie gehen mit dem Eisenmenger-Syndrom einher. Der Defektverschluss ist bei einer Shunt-Umkehr kontraindiziert.
(2) PAH assoziiert mit Links-Rechts-Shunt (korrigierbar/nicht korrigierbar)-- Beinhaltet mittelgroße bis große Shunt-Defekte. Der pulmonalvaskuläre Gefäßwiderstand (PVR) ist dabei mäßig bis moderat erhöht und übersteigt nicht den systemisch-vaskulären Widerstand, sodass eine Zyanose in Ruhe nicht präsent ist.
(3) PAH mit kleinen Shunt-Defekten-- Deutlich erhöhter pulmonalvaskulärer Gefäßwiderstand (PVR) mit kleinen Shunt-Defekten (VSD < 1 cm; ASD < 2 cm), wobei die Shunt-Defekte nicht ursächlich für die Entwicklung eines erhöhten PVR sind. Das klinische Bild ähnelt der idiopathischen PAH (IPAH). Ein Verschluss des Shunt-Defektes ist hier kontraindiziert.
(4) PAH nach Verschluss eines Shunt-Defektes-- Der angeborene Herzfehler ist chirurgisch/interventionell korrigiert, jedoch persistiert die PAH nach Korrektur oder die PAH kehrt Monate bis Jahre nach der Korrektur ohne relevante, residuelle Läsionen zurück.
Klinische Klassifikation nach Tabelle 21 in Humbert et al. 2022;43:3618-3731. doi: 10.1093/eurheartj/ehac237
Eine vorwiegend post-kapilläre PH bei EMAH (z. B. durch linksventrikuläre Dysfunktion oder ein Mitralklappen-Vitium) spricht eher auf eine Vorhofdevice- als auf eine Pharmakotherapie an, wird im Folgenden aber nicht im Detail adressiert.
Prädiktoren eines schlechten Outcomes einer PH bei EMAH sind WHO Funktionelle Klasse (FC) III–IV, Belastungsintoleranz im 6-Minuten-Gehtest, Hospitalisierung bei Rechtsherzinsuffizienz in der Anamnese, NT-proBNP-Konzentration im Serum > 500 ng/l, hohe Kreatinin- und niedrige Albuminspiegel sowie echokardiografische Zeichen einer rechtsventrikulären Dysfunktion.
Therapie der PAH bei EMAH mit kardiovaskulärem Links-Rechts-Shunt
Das Überleben von EMAH-Patienten mit PAH hat sich innerhalb der letzten zwei Jahrzehnte durch neue PAH-Therapien, Fortschritte in der Kardiochirurgie und des perioperativen Managements sowie die Verfügbarkeit spezialisierter PH-Zentren verbessert.

Hosan Hasan Medizinische Hochschule Hannover
© Hasan
Die europäischen Gesellschaften ESC und ERS empfehlen, EMAH-Patienten mit PAH in interdisziplinären spezialisierten PH-Zentren zu behandeln. Der Shuntverschluss (chirurgisch/interventionell) sollte nur bei Patienten mit Links-Rechts-Shunt ohne deutlich erhöhten pulmonalvaskulären Widerstand (PVR) erfolgen. Kriterien für einen Shuntverschluss basierend auf der Qp/Qs-Ratio und dem PVR wurden 2020 in den ESC-Leitlinien zu EMAH veröffentlicht [5] (s. Tab.). Auch das European Pediatric Pulmonary Vascular Disease Network (EPPVDN) gab zur Behandlung der PAH bei Kindern und jungen Erwachsenen mit AHF detaillierte Empfehlungen heraus [6].
Die Entscheidung zum Shuntverschluss sollte demnach nicht nur auf hämodynamischen Werten basieren, sondern mithilfe eines multiparametrischen Ansatzes verfolgt werden. Beispielsweise ist ein Shuntverschluss im Fall der Sauerstoffentsättigung während einer Belastungsuntersuchung oder bei einer sekundären Erythrozytose mit Verdacht auf eine dynamische Shuntumkehr nicht indiziert.
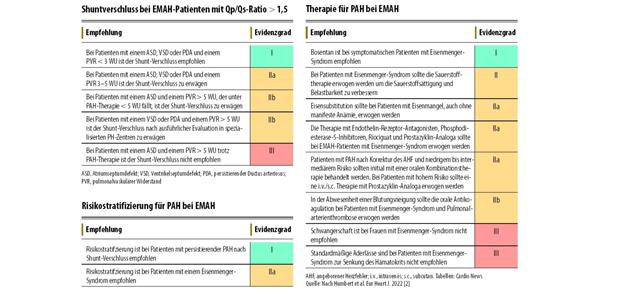
Tab. 1-- Leitlinienempfehlungen für EMAH-Patienten mit PAH; EMAH: Erwachsene mit angeborenen Herzfehlern; PAH: pulmonalarterielle Hypertonie
© nach Humbert et al. Eur Heart J. 2022 [2]
Indikation für orale Antikoagulation
Eine orale Antikoagulation mit Vitamin-K-Antagonisten (VKA) wird bei Patienten mit pulmonal-arteriellen Aneurysmen, jenen mit Vorhofflimmern und bei Patienten mit thromboembolischen Ereignissen in der Vorgeschichte, die ein niedriges Blutungsrisiko haben, empfohlen. Das nationale deutsche EMAH-Register (106 EMAH mit Eisenmenger-Syndrom und NOAK-Therapie) zeigte, dass eine Therapie mit neuen oralen Antikoagulanzien (NOAKs) mit einem höheren Langzeit-Blutungsrisiko, mehr kardiovaskulären Ereignissen und einer höheren Mortalität einhergeht im Vergleich zu einer VKA-Behandlung. NOAKs sollte demnach nur in erfahrenen EMAH-Zentren mit sorgfältiger Nutzen-Risiko-Abwägung eingesetzt werden.
Weitere Empfehlungen zu PAH-spezifischen Pharmakotherapie
Im Vergleich zu anderen Subgruppen der Gruppe 1 PAH gibt es in der Gruppe 1.4.4 PAH-CHD (= EMAH mit PAH) wenige Daten und Studien zur PAH-gezielten Pharmakotherapie.
Allgemeine Empfehlungen der ESC/ERS zur Risikostratifizierung und Therapie der PAH bei EMAH sind in den Tabellen zusammengefasst. Die Pharmakotherapie der PAH bei EMAH, mit oder ohne Shunt, ist individuell auf Grundlage der Hämodynamik und Komorbiditäten festzulegen [5–7].
Der Effekt der medikamentösen PAH-Therapie bei segmentaler PH ist umstritten und wird debattiert [5].
Studien zur medikamentösen „PAH“-Therapie bei Fontan-Patienten haben zu konträren Ergebnissen geführt, sodass weitere Studien für einen einheitlichen Konsens notwendig sind [7].
Die kombinierte Herz-Lungen-Transplantation oder auch die isolierte Lungentransplantation ist eine Ultima-Ratio-Option bei selektierten Patientinnen und Patienten, die auf eine anderweitige medizinische Behandlung nicht ausreichend angesprochen haben.
Fazit
PAH ist eine relevante Komorbidität bei EMAH.
Eine zielgerichtete PAH-Therapie verbessert die Prognose.
Eine Antikoagulation ist bei Komorbiditäten mit erhöhten Thromboembolierisiko indiziert.
Literatur bei den Verfassern
Kontakt--Prof. Dr. Georg Hansmann, Klinik fürr Pädiatrische Kardiologie und Intensivmedizin, Medizinische Hochschule Hannover,

