Perikarditis
Entzündliche Herzbeutelerkrankung-- Die Perikarditis hat verschiedenen Erscheinungsformen und unspezifische Symptome, sie kann zu Komplikationen wie z. B. Herztamponade führen. Für die Diagnostik spielen die Echokardiografie und die CMR eine wichtige Rolle, und es gibt medikamentöse und operative Therapien.
Veröffentlicht: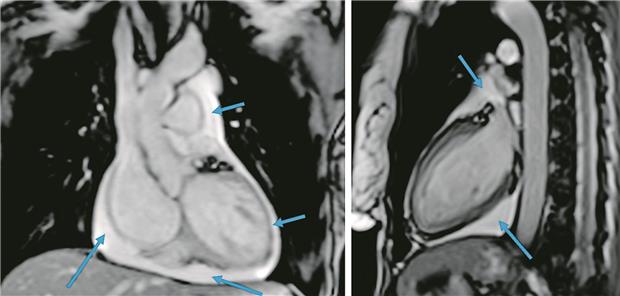
Abb. 1-- Kardiale Magnetresonanztomografie; blaue Pfeile: Perikarderguss. V. Puntmann
© V. Puntmann
Perikarditis ist ein entzündlicher Prozess des Perikards heterogenen Ursprungs mit zahlreichen klinischen Erscheinungsformen, einschließlich akuter, persistierender, wiederkehrender oder chronischer Perikarditis [1]. Zu den Symptomen gehören stechende oder brennende Schmerzen in der Brust, die sich häufig beim Liegen auf der linken Seite oder beim Einatmen verschlimmern. Pathophysiologisch handelt es sich um eine Entzündung der Herzbeutelschichten mit oder ohne Perikarderguss. Die Herztamponade stellt eine relevante klinische Komplikation dar.
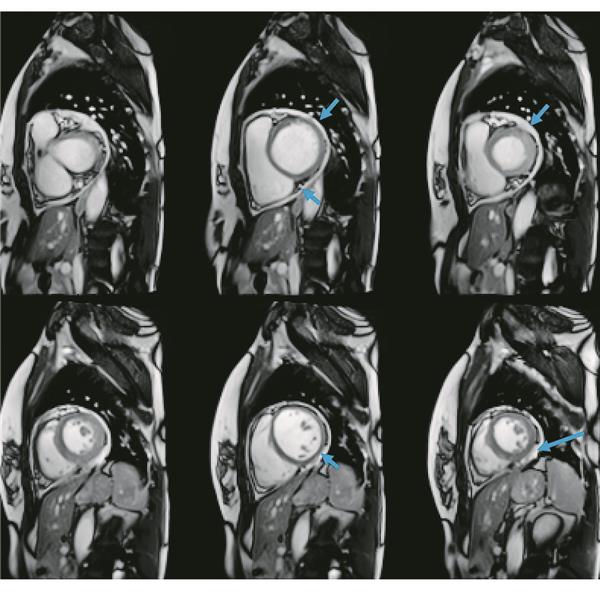
Abb. 2 (oben)-- Cine-Imaging; blaue Pfeile: Perikarderguss, rote Pfeile: Enhancement. V. Puntmann
© V. Puntmann
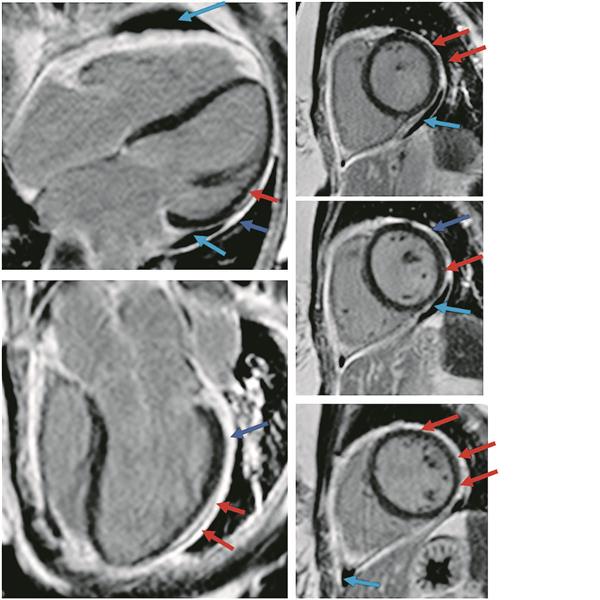
Abb. 3 (links)-- Late-Gadolinium-Enhancement; blaue Pfeile: Perikarderguss, rote Pfeile: Enhancement. V. Puntmann
© V. Puntmann
Bei chronischer Perikarditis mit Fibrose und Vernarbung ist das perikardiale Enhancement oft schärfer und heller. Fettsättigungstechniken können zur Abgrenzung gegen perikardiales Fett eingesetzt werden [6]. Perikardiale Verkalkungen können in Cine-Bildern als perikardiale Signalverluste erscheinen. Untersucher- und schallfensterunabhängige, qualitativ hochwertige Ansichten der CMR-Cine-Aufnahmen erleichtern die Beurteilung des Ausmaßes des Perikardergusses.
Bei konstriktiver Perikarditis kann die Echtzeit-Cine-Bildgebung bei freier Atmung einen „septal bounce“ erkennen lassen, der auf eine erhöhte ventrikuläre Interdependenz und eine hämodynamisch relevante Erkrankung hinweist [2]. In einigen speziellen Fällen, wie z. B. bei chronischer Tuberkulose oder Sarkoidose, kann eine zusätzliche Bildgebung zur Erkennung von Perikardverkalkung von Vorteil sein [7]. Die Vaskularisierung von Perikardmassen kann mit fokussierter kontrastverstärkter Perfusionsbildgebung beurteilt werden [8].
Die Perikarditis kann eine 6-monatige Behandlung erfordern, um ein Wiederauftreten zu vermeiden [5, 9]. Die Erstbehandlung umfasst körperliche Schonung, NSAIDs und Colchicin [5, 9, 10]. Als Zweitlinie können Glukokortikoide zugesetzt werden. Weitere Optionen können die Erwägung biologischer Therapien sein. Anzeichen einer hämodynamischen Beeinträchtigung erfordern einen Krankenhausaufenthalt und eine Perikardiozentese, um den intraperikardialen Druck zu senken. Eine chronische konstriktive Perikarditis kann von einer Perikardiektomie profitieren. Die Behandlungsentscheidungen müssen auch die zugrunde liegenden Erkrankungen widerspiegeln.
Fazit
Eine Perikarditis ist häufig mit einer Myokarditis verbunden und Teil einer systemischen Entzündungsbeteiligung.
Eine geringe Menge oder das Fehlen von Perikardflüssigkeit schließt eine Perikarditis nicht aus.
Die kardiale Magnetresonanztomografie ist die Methode der Wahl, um die verdickten Perikardschichten zu erkennen, das Ausmaß des Perikardergusses genau zu beurteilen und die Therapie zu steuern.
Kontakt-- PD Dr. Valentina Puntmann, Goethe Universität Frankfurt, vppapers@icloud.com
Literatur--
1. Adler Y et al. Eur Heart J. 2015;36:2921-64
2. Welch TD et al. Circ Cardiovasc Imaging. 2014;7(3):526-34
3. Cosyns B et al. Eur Heart J Cardiovasc Imaging. 2015;16:12–31
4. Puntmann VO et al. Circ Cardiovasc Imaging. 2013;6(2):295-301
5. Puntmann VO et al. Eur Cardiol. 2023;18:e58
6. Vidalakis E et al. Curr Cardiovasc Imaging Rep. 200;13:14
7. Albrecht MH et al. Eur J Radiol. 2018;105:110-8
8. Antonopoulos AS et al. Eur Heart J Cardiovasc Imaging. 2023;24(8):983-98
9. Maisch B et al. Kardiologe. 2017;11:291-4
10. Lazarou E et al. Curr Cardiol Rep. 2022;24(8):905-13

