Präventions-Assistenzen helfen, die aktuellen Leitlinien umzusetzen
Präventions-Strategien-- Kardiovaskuläre Prävention wird bislang nicht besonders gut umgesetzt. Hilfestellung kann die ESC-Leitlinie Prävention bieten, die dem aktuellen Forschungsstand angepasst wurde und – noch wichtiger – neue Präventions-Strategien. Wichtige Hoffnungsträger sind Präventions-Assistententen und -Assistentinnen.
Veröffentlicht:
Mehr Zeit für Patienten und deren Fortbildung hat eine Präventions-Assistenz. (Symbolbild mit Fotomodellen)
© Mumtaaz D/peopleimages.com/stock.adobe.com
Im Jahr 2021 ist eine neue Version der Leitlinien der ESC zum Thema kardiovaskuläre Prävention [1] erschienen, in der unter anderem die medikamentösen Therapieempfehlungen an die aktuelle Studienlage angepasst wurden. Die wichtigsten Änderungen in Bezug auf eine individuelle medikamentöse Prävention und Lebensstilmodifikationen sind:
Lipidtherapie: In der Sekundärprävention wird bei Nichterreichung der LDL-Ziele die Behandlung mit einem PCSK9-Inhibitor aufgrund der vorliegenden Outcome-Studien (FOURIER und ODYSSEY Outcomes [2, 3]) nun als Klasse-IA-Empfehlung empfohlen.
Diabetes mellitus: Bei Patienten mit Typ-2-Diabetes und atherosklerotischer kardiovaskulärer Erkrankung (ASCVD) soll immer ein GLP-1-Rezeptoragonist oder SGLT-2-Inhibitor mit prognostischem Nutzen eingesetzt werden (Klasse I).
Arterielle Hypertonie: Bei hypertensiven Patienten im Alter zwischen 18–69 Jahren sollte in der Regel ein systolischer Ziel-Blutdruck von 120–130 mmHg angestrebt werden (Klasse I). Bei allen Hypertonikern soll ein diastolischer RR < 80 mmHg angestrebt werden (Klasse I).
Rauchen: Nichtrauchen bzw. Rauchentwöhnung ist potenziell die wirksamste aller lebensstilbasierten Präventionsmaßnahmen. In den neuen Leitlinien wird in Modelltabellen dargestellt, welchen prognostischen Nutzen bezüglich Herz-Kreislauf-Erkrankungen gesunde Personen durch eine Rauchentwöhnung haben können.
Bewegungsmangel: Für Erwachsene aller Altersgruppen werden mindestens 150–300 Minuten pro Woche mäßig intensive oder 75–150 Minuten pro Woche intensive aerobe Aktivität (oder eine entsprechende Kombination) empfohlen, um Mortalität und Morbidität zu senken. Bei Patienten mit kardiovaskulären Erkrankungen muss die Intensität von Trainingsprogrammen an die individuellen Befunde angepasst werden.
Ungesunde Ernährung: Zusammenfassend wird empfohlen, eine mediterrane oder ähnliche Diät zu befolgen, um das Risiko von Herz-Kreislauf-Erkrankungen zu senken. Merkmale einer gesunden Ernährung sind laut der Leitlinien u. a., dass gesättigte Fettsäuren < 10 % der Gesamtenergiezufuhr ausmachen, dass mit Zucker gesüßte Getränke vermieden werden und der Alkoholkonsum ≤ 100 g pro Woche beträgt.
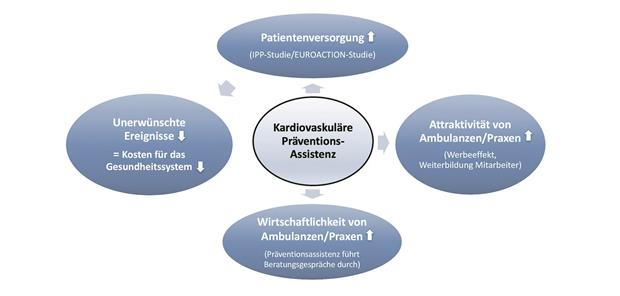
Nutzen von kardiovaskulären Präventions-Assistenzen-- Präventions-Assistenzen bringen viele Vorteile in der kardiovaskulären klinischen Versorgung.
© Hambrecht/Wienbergen
Insuffiziente Umsetzung der Leitlinien
Bislang war die Umsetzung der Leitlinien in zahlreichen Punkten insuffizient, wie Versorgungsdaten nachweisen. Die Zahl der Personen mit körperlicher Inaktivität, ungesunder Ernährung, Adipositas und Diabetes mellitus steigt in der Bevölkerung besorgniserregend [4–6]. Auch bei Patienten mit manifester KHK werden die Behandlungsziele der Leitlinien häufig nicht erreicht, wie EUROASPIRE V [7], DYSIS II [8] und DA VINCI [9] zeigen. Im Bremer Herzinfarktregister wurde beobachtet, dass sogar bei jungen Herzinfarkt-Patienten ≤ 45 Jahren die Mehrzahl der Patienten bei einer Nachuntersuchung nach 1 und 5 Jahren nicht den Zielbereich für LDL-Cholesterin, Körpergewicht und körperliche Aktivität erreichten [10]. Es sind somit bessere Strategien zur Erreichung einer leitliniengerechten Therapie erforderlich [11].
Mehr „Awareness“ für kardiovaskuläre Prävention
Ärztinnen und Ärzte sind als Vorbilder, Multiplikatoren und Kliniker entscheidend für die öffentliche Wahrnehmung und die Umsetzung kardiovaskulärer Prävention in Deutschland. Die DGK hat deshalb im Jahr 2019 die Sachkunde „Spezielle kardiovaskuläre Prävention“ implementiert [12]. In diesen Kursen lehren dabei Experten zu Themen aus dem gesamten Spektrum der kardiovaskulären Prävention und Ärzte und Ärztinnen können mit dem Erwerb der Sachkunde das besondere Interesse an präventiver Herz-Kreislauf-Medizin nachweisen. Das Ziel dieser Weiterbildungsmaßnahmen ist es, die „Awareness“ für kardiovaskuläre Prävention in der Ärzteschaft zu erhöhen und dadurch die präventivmedizinische Versorgungssituation in Deutschland zu verbessern.
50 % weniger klinische Ereignisse mit Präventions-Assistenz
In der EUROACTION-Studie [13] sowie in der deutschen IPP-Studie [14, 15] wurde gezeigt, dass Präventionskonzepte effektiv sind, die nicht ärztliche Präventions-Assistenzen einsetzen. Diese treten niedrigschwellig und repetitiv mit Patienten und Angehörigen in Kontakt und stellen kardiovaskuläre Risikofaktoren ein. In der randomisierten IPP-Studie wurde ein 12-monatiges intensives Präventionsprogramm nach akutem Myokardinfarkt geprüft. Die Präventions-Assistenzen organisierten Fortbildungen und besprachen immer wieder mit den Patienten präventive Maßnahmen. In der Patientengruppe mit Präventionsprogramm zeigte sich nach 12 und 24 Monaten eine signifikant bessere Einstellung der kardiovaskulären Risikofaktoren. Nach 24 Monaten hatten sich bei den Patienten mit Präventionsprogramm die Zahl schwerwiegender klinischer Ereignisse nahezu halbiert. Entsprechend wurde eine deutliche Reduktion der mit klinischen Ereignissen verbundenen Kosten erreicht [14, 15]. In der laufenden NET-IPP-Studie werden die Effekte eines Langzeit-Präventionsprogrammes, das von Präventions-Assistenzen geführt wird, bei größeren Patientenzahlen (n = 864) und mit Zentren aus verschiedenen Regionen Deutschlands untersucht [16].
Ausbildung von Präventions-Assistenzen kann starten
Das Konzept der Präventions-Assistenzen ist vergleichbar mit „heart failure nurses“ in der Herzinsuffizienz-Behandlung. Die Präventions-Assistenz nimmt sich ausreichend Zeit für regelmäßige Gespräche mit den Patienten, sichtet die Risikofaktoren und berät den Patienten bei Lebensstil-Modifikationen. Der Arzt steht bei Fragen bereit und unterstützt durch regelmäßige fachärztliche Patientenvisiten. Bei der Präventions-Assistenz kann es sich um medizinische Fachangestellte (oder Mitarbeitende mit vergleichbarer Ausbildung) einer Arztpraxis oder einer Gesundheitseinrichtung handeln, die die Qualifikation einer Präventions-Assistenz erwerben. Kürzlich wurde das Ausbildungs-Curriculum „Kardiovaskuläre Präventions-Assistenz der DGK“ publiziert [17], sodass nun die ersten Präventions-Assistenzen nach einem standardisierten Curriculum ausgebildet werden können.
Fazit
In den aktuellen Präventions-Leitlinien wurden zahlreiche Empfehlungen bezüglich Medikation und Lebensstilmodifikation aktualisiert.
Versorgungsdaten zeigen eine insuffiziente Umsetzung präventivmedizinischer Maßnahmen in Deutschland.
Vielversprechende Strategien zur Änderung dieser Situation sind:
Die Verbesserung der ärztlichen Weiterbildung und der „Awareness“ für das Thema kardiovaskuläre Prävention.
Die Implementierung von Langzeit-Präventionsprogrammen und strukturiert ausgebildeten „Präventions-Assistenzen“.
Kontakt-- Prof. Dr. med. Rainer Hambrecht, Prof. Dr. med. Harm Wienbergen, Klinikum Links der Weser, Bremer Institut für Herz- und Kreislaufforschung (BIHKF), rainer.hambrecht@klinikum-bremen-ldw.de, harm.wienbergen@klinikum-bremen-ldw.de
Literatur--
1. Visseren FLJ et al. Eur Heart J. 2021;42(34):3227-337
2. Sabatine MS et al. N Engl J Med. 2017;76(18):1713-22
3. Schwartz GG et al. N Engl J Med. 2018;379:2097-107
4. Timmis A et al. Eur Heart J. 2022;43(8):716-99
5. Mensink GBM et al. Bundesgesundheitsbl. 2013;56:786-94
6. International Diabetes Federation. IDF Diabetes Atlas 2021. https://www. diabetesatlas.org (accessed 27.3.2023).
7. Kotseva K et al. Eur J Prev Cardiol. 2019;26:824-35
8. Gitt AK et al. Atherosclerosis. 2017;266:158-66
9. Ray KK et al. Eur J Prev Cardiol. 2021;28(11):1279-89
10. Fach A et al. Eur J Prev Cardiol. 2020;27(19):2264-6
11. Wienbergen H et al. Dtsch Ärztebl. 2022;119:A 815-9
12. Wienbergen H et al. Kardiologie. 2019;13:346-51
13. Wood DA et al. Lancet. 2008;371(9629):1999-2012
14. Wienbergen H et al. Eur J Prev Cardiol. 2019;6(5):522-30
15. Osteresch R et al. Am J Cardiol. 2021;154:7-13
16. Wienbergen H et al. Clin Res Cardiol. 2021;110(2):153-61
17. Wienbergen H et al. Kardiologie. 2022;16:34-7

