Kardio-MRT
59-jährige Patientin mit arrhythmogener Kardiomyopathie
Bildgebung-- Regionale Wandbewegungsstörungen des linken Ventrikels können vielfältige Ursachen haben. Die kardiale MRT ist hierbei essenzieller Bestandteil der Diagnostik, wie folgende Kasuistik zeigt.
Veröffentlicht: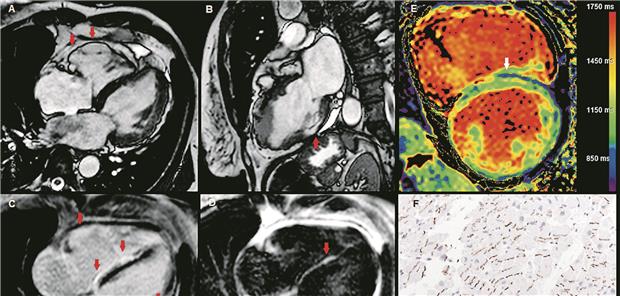
Kardiale MRT bei arrhythmogener Kardiomyopathie mit biventrikulärer Beteiligung. A: Cine-4-Kammer-Blick, enddiastolisch, Aneurysma der basalen RV-Wand (Pfeile). B: Cine-2-Kammer-Blick, enddiastolisch, Aneurysma der inferioren LV-Wand (Pfeil). C: Late-Enhancement, 4-Kammer-Blick, multiple Fibrosen des LV und RV (Pfeile). D: Fettselektive Darstellung, 4-Kammer-Blick, Fetteinlagerungen bei der septalen Fibrose (Pfeil). E: T1-Mapping, mediale kurze Achse, erniedrigte T1-Relaxationszeiten bei den septalen Fetteinlagerungen (Pfeil). F: Plakoglobinfärbung: Normale Anfärbung des Plakoglobins (braun). Bei der Patientin wurde eine Mutation im Desmoplakin-Gen gefunden.
© Doeblin/Kelle/Klingel
Eine 59-jährige Patientin wird vom niedergelassenen Kardiologen zur weiterführenden Abklärung bei neu aufgetretener Hypokinesie in der transthorakalen Echokardiografie (TTE) zugewiesen. Seit einigen Jahren bestünden Palpitationen im Sinne von Herzrasen und Herzstolpern. Mit Anfang 20 sei sie wiederbelebt worden, als Ursache wurde eine Myokarditis angenommen. Unterlagen liegen nicht vor.
Verdachtsdiagnose Herzinfarkt?
Das Elektrokardiogramm (EKG) zeigte T-Wellen-Negativierungen in den Ableitungen V 4–6 und eine periphere Niedervoltage. Im Langzeit-EKG zeigten sich gehäufte ventrikuläre Extrasystolen (VES) und ventrikuläre Salven. Im TTE zeigten sich eine mittelgradig reduzierte linksventrikuläre (LV)-Funktion bei Akinesie der Hinterwand (LV) und eine leichtgradig reduzierte rechtsventrikuläre (RV)-Funktion. Die unter der Verdachtsdiagnose eines abgelaufenen Hinterwandinfarktes mit Rechtsherzbeteiligung durchgeführte Koronarangiografie zeigte jedoch glattwandige Koronararterien.

Dr. Patrick Doeblin, Deutsches Herzzentrum Berlin
© Doeblin

Prof. Dr. Sebastian Kelle, Deutsches Herzzentrum Berlin
© Kelle
Es folgte eine Myokardbiopsie mit Nachweis einer mäßiggradigen chronischen Myokardschädigung, diffuser netzförmiger Fibrosierung und geringer Parvovirus-B19-Persistenz, jedoch ohne Hinweis auf eine Myokarditis oder Speichererkrankung. Bei weiterhin unklarer Kardiomyopathie erfolgte ein Kardio-MRT. Hier zeigte sich eine aneurysmatische Ausdünnung der LV-Hinterwand sowie der basalen freien RV-Wand mit epikardial betontem fibrös-fettigem Umbau und deutlich dilatiertem rechtem Ventrikel. Es bestand nun der hochgradige Verdacht auf eine arrhythmogene Kardiomyopathie (ACM) mit biventrikulärer Beteiligung (s. Abb. A, B, C, D. E).
Genetischer Test weist auf Mutation hin
Eine diesbezügliche Nachbeurteilung der RV-Biopsie war jedoch negativ: Das Ausmaß der Fibrose lag unter der Grenze von 25 %, die Plakoglobinfärbung war unauffällig (Abb. F). Aufgrund des eindrücklichen MRT-Befundes und der weiterhin unklaren Kardiomyopathie entschieden wir uns für eine genetische Testung. Hier bestätigte sich eine pathogene Mutation des Desmoplakin-Gens (DSP). Mutationen des DSP-Gens sind häufig mit arrhythmogener, selten auch mit dilatativer Kardiomyopathie assoziiert. Mit den MRT- und Genetikbefunden lagen nun zwei Major-Kriterien für eine ACM vor, mit den T-Negativierungen und gehäuften VES zudem zwei Minor-Kriterien. Die Diagnose einer ACM mit biventrikulärer Beteiligung war somit gesichert.
Diagnostik der ACM
Die ACM wird durch erbliche Mutationen in Genen hervorgerufen, welche desmosomale Proteine kodieren. Es sind sowohl autosomal dominant, wie auch autosomal rezessiv vererbte Mutationen bekannt. Landläufig ist die ACM häufig nur als „arrhythmogene rechtsventrikuläre Kardiomyopathie“ (ARVC) bekannt. Bessere diagnostische Möglichkeiten, nicht zuletzt durch die kardiale MRT, zeigen jedoch immer häufiger eine linksventrikuläre Beteiligung, sodass zunehmend der Überbegriff ACM verwendet wird. Überwiegt die linksventrikuläre Beteiligung, spricht man von links-dominanter ACM (LDAC).
Aufgrund des variablen Erscheinungsbildes der ACM sollte die Verdachtsdiagnose bei unklaren ventrikulären Rhythmusstörungen genau wie bei unklarer Funktionseinschränkung sowohl des linken, als auch des rechten Ventrikels niedrigschwellig abgeklärt werden. Der Kardio-MRT kommt hier eine herausragende Bedeutung zu, da sie den Goldstandard zur Beurteilung der regionalen und globalen RV-Funktion und -Volumina darstellt. Auch der Umbau von Myokard in Narben- und Fettgewebe kann in der Kardio-MRT mit hoher Auflösung dargestellt werden.
Überarbeitete Diagnosekriterien
Die Myokardbiopsie bleibt ein wichtiger diagnostischer Baustein, sie bietet aufgrund des „Sampling-Errors“ bei lokalisierten Umbauprozessen jedoch nur eine geringe Sensitivität. Bei histologischen Färbungen muss bedacht werden, dass neben Plakoglobin auch andere desmosomale Proteine, wie Desmoplakin, Plakophilin-2, Desmoglein-2, Desmocollin-2 und weitere betroffen sein können. Bei Mutationen des Desmoplakin-Gens wird häufig eine ausgeprägte linksventrikuläre Beteiligung beobachtet, wie sie auch in unserem Fall zu sehen war.
Diagnostische Kriterien für die ARVC wurden von einer internationalen Task Force 1994 aufgestellt und 2010 überarbeitet. Sie setzen sich aus Major- und Minor-Kriterien aus sechs Kategorien zusammen: Bildgebung, Histologie, Re- und Depolarisationsstörungen, Arrhythmien und Familiengeschichte/Genetik. Im Jahr 2020 wurden die erweiterten Padua-Kriterien erarbeitet, welche Fibrose im MRT als neues Major-Kriterium sowie mehrere neue Kriterien für die LV-Beteiligung hinzufügten. In unserem Fall lag eine biventrikuläre Beteiligung mit Erfüllung gleich mehrerer Major-Kriterien vor.
Bedeutung für die Therapie
Aufgrund des hohen Risikos maligner Rhythmusstörungen muss bei arrhythmogener Kardiomyopathie die Indikation für einen implantierten Kardioverter/Defibrillator (ICD) evaluiert werden. Ein wichtiger Risikofaktor ist hierbei das Ausmaß der links- und rechtsventrikulären Beteiligung.
Die Kardio-MRT liefert hierzu unverzichtbare Informationen durch eine präzise biventrikuläre Funktionsanalyse und die direkte Darstellung von fibrös-fettigem Gewebeumbau.
Fazit
ACM kann beide Ventrikel befallen und sollte bei unklaren ventrikulären Rhythmusstörungen, wie auch bei systolischer Funktionseinschränkung des LV oder RV erwogen werden.
Kardiale MRT ermöglicht die genaue Darstellung befallener Bereiche beider Ventrikel und ist integraler Bestandteil in Diagnostik und Risikostratifizierung der ACM.
Literatur bei den Verfassern
Kontakt-- Dr. med. Patrick Doeblin und Prof. Dr. med. Sebastian Kelle, Deutsches Herzzentrum Berlin,

