Nur das „schuldige“ oder alle Gefäße bei NSTEMI revaskularisieren?
Nicht-ST-Hebungsinfarkt-- Welche PCI-Strategie – Culprit only oder komplette Revaskularisation? – bringt bei NSTEMI-Patienten die besseren Ergebnisse? Eine eindeutige Antwort gibt es darauf noch immer nicht, bestenfalls Hinweise.
Veröffentlicht: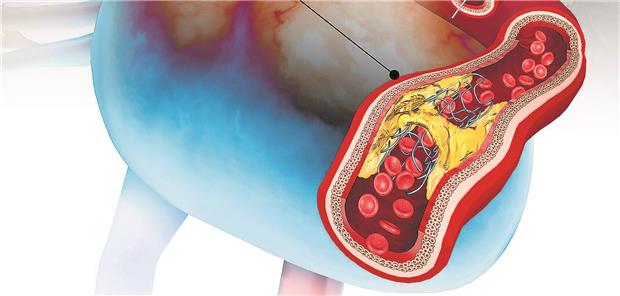
Culprit-Lesion stellt die infarktauslösende Stenose dar. Oft finden sich aber noch weitere Läsionen (Non-Culprit-Lesions).
© FERNANDO DA CUNHA/SCIENCE PHOTO LIBRARY
Das akute Koronarsyndrom ohne ST-Streckenhebungen (NSTE-ACS) ist die häufigste Form des ACS und macht etwa 70 % aller Fälle aus [1]. Je nach Alter und Risikoprofil liegt der Patientenanteil mit koronarer Mehrgefäßerkrankung zwischen 30–70 % [2–4]. Der Einsatz der primären perkutanen Koronarintervention (PCI) bei Patienten mit Nicht-ST-Streckenhebungsinfarkt (NSTEMI) stieg von 12,5 % im Jahr 1995 auf 67 % im Jahr 2015 – eine Zunahme, die von einer signifikanten Mortalitätsreduktion begleitet war [5]. Die Sterblichkeit dieser Patienten bleibt jedoch erheblich. 2019 waren 4,7 % aller Todesfälle in Deutschland auf einen akuten Infarkt zurückzuführen [6].
Randomisierte Studie bei NSTEMI gibt es nicht
Während bei STEMI-Patienten mehrere randomisierte Studien und Metaanalysen einen Vorteil der vollständigen Revaskularisation gegenüber der Revaskularisation der alleinigen Culprit-Lesion gezeigt haben [7–12], fehlen in der NSTEMI-Population die entsprechenden randomisierten Studiendaten. Aufgrund relevanter Unterschiede zwischen den Populationen (z. B. Alter und Komorbiditäten) und der Pathogenese (z. B. Verschlussmorphologie und Genese – Plaqueruptur versus -erosion) können Erkenntnisse vom STEMI nicht ohne weiteres auf den NSTEMI übertragen werden. Eine grobe Orientierung gibt es für den NSTEMI bisher nur aus Beobachtungsstudien. So zeigte z. B. eine große Untersuchung eine signifikant niedrigere Gesamtmortalität bei einzeitiger kompletter Revaskularisation (22,5 %) im Vergleich zur alleinigen Culprit-Lesion-Revaskularisation (25,9 %) über einen Zeitraum von circa vier Jahren [13]. Im Gegensatz dazu war die Krankenhaussterblichkeit in der Gruppe, die eine einzeitige komplette Revaskularisation erhielt, in dieser Studie signifikant höher. Eine Metaanalyse von 15 nicht randomisierten Studien mit 171.279 Patientinnen und Patienten ergab niedrigere Raten an kardiovaskulären Ereignissen und Todesfällen bei einzeitiger kompletter Revaskularisation im Vergleich zur Revaskularisation der Culprit-Lesion alleine [14].
Aktuelle Leitlinienempfehlung
Entsprechend sollte nach den Leitlinien der Europäischen Gesellschaft für Kardiologie (ESC) für die Behandlung von NSTE-ACS aus dem Jahr 2020 bei NSTE-ACS-Patienten ohne kardiogenen Schock und mit koronarer Mehrgefäßerkrankung eine vollständige Revaskularisation in Betracht gezogen werden (Klasse-IIa-Empfehlung) [15]. Der Evidenzgrad dieser Empfehlung liegt allerdings bei C, was den Bedarf an randomisierten Studien unterstreicht. Eine entsprechende, groß angelegte, multizentrische, randomisierte Studie (COMPLETE-NSTEMI) soll diese Frage klären (ClinicalTrials.gov: NCT05786131). Deutschlandweit sollen 3.390 Patientinnen und Patienten in etwa 57 Zentren eingeschlossen und eine vollständige Revaskularisation mit der alleinigen Culprit-Lesion-PCI verglichen werden. Primärer Endpunkt ist die Kombination aus kardiovaskulärem Tod und erneuter Hospitalisierung aufgrund eines Myokardinfarkts. Die Studie befindet sich in der finalen Vorbereitungsphase und wird in Kürze mit der Rekrutierung beginnen.
Der Wahl des Zeitpunkts nachfolgender PCIs von Non-Culprit-Lesions ist im klinischen Kontext entscheidend von den jeweiligen Umständen abhängig. Eine vollständige einzeitige Revaskularisation kann das Risiko der Patienten erhöhen, insbesondere bei einer komplexen Koronaranatomie. Daher und angesichts der begrenzten klinischen Daten wird eine vollständige Revaskularisation während der Index-PCI in den aktuellen Leitlinien nicht favorisiert (Klasse IIb, Evidenzgrad B) [15]. In der COMPLETE-NSTEMI-Studie kann die vollständige Revaskularisation wahlweise während der Indexprozedur, während des Indexkrankenhausaufenthalts oder nach Krankenhausentlassung innerhalb von 45 Tagen nach der Randomisierung durchgeführt werden.
Fazit
Aktuell gibt es keine randomisierten Studien, die die Revaskularisationsstrategie bei NSTEMI-Patienten mit koronarer Mehrgefäßerkrankung untersucht haben.
Mit der randomisierten COMPLETE-NSTEMI-Studie ist eine solche Studie aber bereits auf den Weg gebracht.
Laut aktueller Leitlinienempfehlungen kann über eine vollständige Revaskularisation in dieser Indikation nachgedacht werden (Klasse IIaC).
Literatur bei den Verfassern
Kontakt-- PD Dr. Hans-Josef Feistritzer, PD Dr. Alexander Jobs, Universitätsklinik für Kardiologie, Herzzentrum Leipzig

