Hohe Infarktsterblichkeit in Deutschland – woran liegt‘s?
Akuter Herzinfarkt-- In einem europäischen Vergleich der OECD schneidet Deutschland in puncto „30-Tage-Mortalität nach Herzinfarkt“ gegenüber anderen EU-Staaten nicht besonders gut ab – obwohl in keinem anderen Land so viele PCIs vorgenommen werden. Wie lässt sich dieser Widerspruch erklären?
Veröffentlicht:
Weltweite Analyse zur Herzinfarktmortalität wirft Fragen auf.
© alengo / Getty Images / iStock
Bei internationalen Vergleichen der Qualität der Akutversorgung wird die Sterblichkeit beim Herzinfarkt oft als Indikator herangezogen. Die Organisation für wirtschaftliche Zusammenarbeit und Entwicklung (OECD) berechnet für Deutschland den Indikator „30-Tage-Mortalität nach Herzinfarkt – mit unverbundenen Daten“, der sich auf STEMI und NSTEMI-Patienten bezieht. Der Zusatz ‚mit unverbundenen Daten‘ bedeutet, dass das Überleben nach Herzinfarkt nur für Patienten während des Krankenhausaufenthalts bestimmt wird. Der OECD-Indikator bildet daher die Krankenhaussterblichkeit und nicht die 30-Tages-Sterblichkeit nach Herzinfarkt ab.
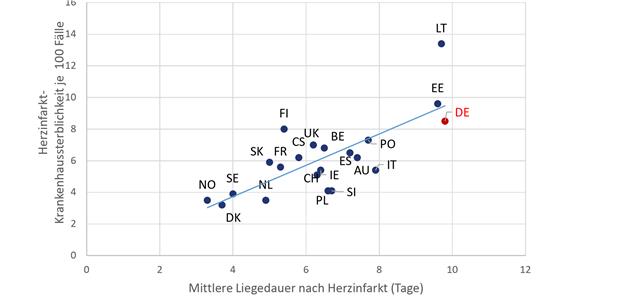
Abb. 1-- Zusammenhang zwischen der Liegedauer nach Herzinfarkt und Herzinfarktsterblichkeit im Krankenhaus 2019.
© Stolpe/ Quelle OECD
Verglichen mit anderen europäischen Ländern hat Deutschland einen überdurchschnittlichen Wert für den OECD-Indikator von 8,3 % für 2019 – im Vergleich zu 2,9 % in den Niederlanden und 3,2 % in Norwegen (https://stats. oecd.org). Bei den Gesundheitsausgaben, der Verfügbarkeit von Kardiologen und Herzkatheterlaboren lag Deutschland 2020 in Europa weit vorne. Die Rate von akuten PCIs beim STEMI in Deutschland ist mit > 90 % so hoch wie z. B. in den Niederlanden. Im Rahmen eines vom DGK-Zentrum für Kardiologische Versorgungsforschung initiierten und von der Deutschen Herzstiftung e.V. finanziell geförderten Projekts sollte dieser Widerspruch erklärt werden.
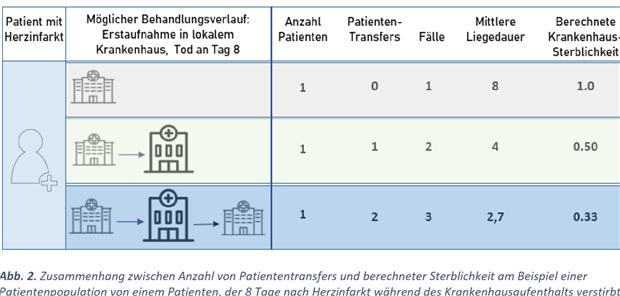
Abb. 2--Zusammenhang zwischen Anzahl von Patiententransfers und berechneter Sterblichkeit am Beispiel einer Patientenpopulation von einem Patienten, der 8 Tage nach Herzinfarkt während des Krankenhausaufenthalts verstirbt; Darstellung von Transfers zwischen lokalem und zentralem/spezialisiertem Krankenhaus.
© Stolpe/ Quelle OECD
Nationale Register sind zur Beantwortung dieser Frage nur bedingt geeignet, weil sich die Patientenpopulationen hinsichtlich wichtiger Merkmale (Alter, Risikofaktoren, Komorbiditäten, Anteil von STEMI Patienten, Intensivpflicht u. a.) unterscheiden. Zudem ist ‚Herzinfarkt‘ – außer in STEMI-Registern – nicht einheitlich definiert. Daher sind valide Vergleiche der Qualität der Akutversorgung beim Herzinfarkt nur eingeschränkt möglich.
Bestimmte Einflussfaktoren
Die berechnete Krankenhaussterblichkeit wird erheblich durch Faktoren beeinflusst, die nur zum Teil die Versorgungsqualität betreffen:
1. Zur korrekten Berechnung müssen Stundenfälle berücksichtigt werden. Offenbar werden diese nicht in allen nationalen Krankenhausregistern einbezogen (z. B. in den Niederlanden, Frankreich oder Norwegen). Fehlende Herzinfarkt-Todesfälle innerhalb von 24 Stunden führen dazu, dass der OECD-Indikator eine niedrigere Sterblichkeit anzeigt.
2. Des Weiteren gehen längere Liegedauern nach Herzinfarkt mit einer höheren Krankenhaussterblichkeit einher. Neben der Krankheitsschwere beeinflussen auch nationale Abrechnungsmodalitäten sowie Transferhäufigkeiten die Liegedauer. Die durchschnittliche Liegedauer nach Herzinfarkt betrug 2019 in Deutschland fast 10 Tage, in den Niederlanden 5 und in Norwegen 3 Tage (Abb. 1).
3. In Ländern mit zentralisierter Versorgung werden Herzinfarktpatienten regelhaft zur PCI überwiesen. Jede Überweisung generiert einen Fall. Da die Krankenhaussterblichkeit als Zahl der verstorbenen Patienten bezogen auf die Zahl der Patientenfälle berechnet wird, sinkt mit steigender Fallzahl bei gleicher Anzahl von Todesfällen die berechnete Sterblichkeit (Abb. 2, s. CardioNews App). Während in Deutschland etwa 17% der Herzinfarktpatienten transferiert werden, sind es in Frankreich etwa 30%, in Norwegen 50 % und in Dänemark 70 % der Patienten.
Fazit
Der OECD-Indikator „Herzinfarkt-30-Tages-Mortalität – mit unverbundenen Daten“ reflektiert nur sehr eingeschränkt die Qualität der Akutversorgung, sondern wird stark durch organisatorische Unterschiede in den Gesundheitssystemen beeinflusst.
Vergleiche zwischen Ländern sind daher kaum möglich. Nur über ein europaweites Register, das Patienten in Beispiel-Regionen mit einheitlichen Einschluss- und Registrierungskriterien erfasst, sind valide Vergleiche der Herzinfarkt-Sterblichkeit und Schlussfolgerungen auf die Versorgungsqualität möglich.
Kontakt-- Susanne Stolpe, Institut für Medizinische Informatik, Biometrie und Epidemiologie, Universitätsklinikum Essen

