TAVI: Versorgungsrealität in Deutschland
Lifetime-Management-- Die Therapie der Aortenklappenstenose hat sich in den letzten Jahren grundlegend verändert. Ein optimales (Langzeit-)Ergebnis hängt inzwischen von vielen Faktoren ab, die aufeinander abgestimmt werden sollten. Wichtig sind: Patient, Prothesen sowie prä- und postinterventionelle Aspekte.
Veröffentlicht:
Die TAVI zählt inzwischen zum Goldstandard der Therapie einer hochgradigen Aortenklappenstenose.
© Jean-Michel Delage / Hans Lucas / picture alliance
Die interventionelle kathetergestützte Behandlung zählt zum Goldstandard der Therapie der hochgradigen Aortenklappenstenose für viele Patienten. Die Anzahl der TAVI ist nicht nur in Deutschland exponentiell gestiegen. Durch die wachsende Erfahrung und Weiterentwicklung der verwendeten Produkte hat sich das Verfahren zu einem hochstandardisierten Eingriff entwickelt. Dies führte, nicht zuletzt getrieben durch große randomisierte Studien wie PARTNER III und EVOLUTE Low Risk, zu einer deutlichen Ausweitung der Selektionskriterien und damit zu einer Änderung des Patientenkollektivs mit niedrigerem perioperativen Risikoprofil und jüngerem Alter. In Deutschland werden jährlich über 20.000 TAVI durchgeführt – das entspricht der doppelten Anzahl an chirurgischen Aortenklappeneingriffen. Ca. 10 % der TAVI werden bereits bei Patienten < 75 Jahre durchgeführt.
Lifetime-Management im Fokus
In den letzten Jahren ist deutlich geworden, dass neben der reinen Machbarkeit, einer schlichten Altersgrenze und dem perioperativen Risikoprofil zunehmend andere Kriterien im Sinne eines individuellen Lifetime-Managements für ein optimales Langzeitergebnis an Bedeutung gewinnen. Dies bedeutet nicht nur die Entscheidung zwischen kathetergestützter und chirurgischer Therapie, sondern vielmehr ein detailliertes Abwägen der Vor- und Nachteile der einzelnen Verfahren und alternativen Prothesentypen individuell abgestimmt auf den Patienten. Hierbei spielen sowohl Ergebnisse der präinterventionellen Diagnostik, die Prozedur selbst sowie postinterventionelle Aspekte eine Rolle (Abb. 1).
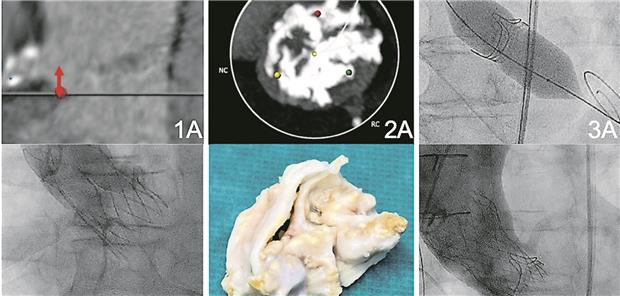
Abb. 1-- Spezielle Fälle: 1A) Patient mit sehr geringem Abstand zur LCA. 1B) Postinterventionelles Ergebnis nach TAVI mittels Acurate neo Prothese. 2A) Patient mit bikuspider, massiv verkalkter nativer Aortenklappe mit Indikation zur operativen Versorgung. 2B) Intraoperativ resezierte Aortenklappe. 3A) Patient mit schwerem Patient Prosthesis Mismatch nach Index-Op und Degeneration einer Perimount Prothese mit Indikation zur interventionellen Frakturierung vor Valve-inValve-TAVI. 3B) Abschließendes Ergebnis nach Valve-in-Valve-TAVI.
© Blumenstein
Präinterventionelle Diagnostik
Dem interdisziplinären Herzteam kommt mit Blick auf die Strategieentscheidung im Sinne des Lifetime-Managements eine besondere Rolle zu. Im Idealfall wird unabhängig von wirtschaftlichen Faktoren ausnahmslos nach patientenindividuellen Aspekten entschieden.
Hierbei spielt besonders die präinterventionelle Diagnostik eine wichtige Rolle: Insbesondere die CT kann wichtige Fragen über Zugangswege, Anulusgröße, Koronarabstand, Verkalkungsgrad/-muster sowie Wurzelanatomie beantworten und entscheidend für die Therapieauswahl sein.
Durch sorgfältige Erhebung und Besprechung aller Befunde können nicht nur Akutkomplikationen vermieden werden. Auch die Langzeitprognose der Patienten kann durch das Vermeiden von Reizleitungsstörungen, paravalvulären Leckagen sowie die Möglichkeit einer TAVI-Prozedur im Falle einer Klappendegeneration verbessert werden.
Prozedur und Prothesenauswahl
Bzgl. der Prothesenwahl für eine TAVI ist nicht nur die Implantationstechnik einzelner Prothesen (Ballon- vs. selbstexpandierend, Implantationshöhe, Overlapping-Cusp-Technik), sondern auch das Stentdesign und die Segelposition der auf dem klinischen Markt etablierten Prothesen zu beachten. In Abhängigkeit der zugrunde liegenden Anatomie kann hier die Prozedur für den Patienten optimiert werden. Aktuell erfolgt die Prothesenauswahl oft noch eher in Abhängigkeit von Anwendererfahrung und örtlicher Verfügbarkeit. Die bekannten Vor- und Nachteile einzelner Prothesen sind jedoch bereits wissenschaftlich belegt. Diese Ergebnisse sollten mehr Beachtung finden, um ein optimales Langzeitergebnis zu ermöglichen.
Der beispiellose Vormarsch der interventionellen Therapie der Aortenklappenstenose ist neben der rasanten technischen Fort und Weiterentwicklung vor allem durch zahlreiche Studien und letztlich die starke Evidenz gelungen. In diesem Kontext konnten mehrere Studien nachweisen, dass die Fallzahl und Erfahrung in Hinblick auf Ergebnisse und Mortalität eine wesentliche Rolle spielen. In der Zukunft gilt es, die bereits sehr guten Ergebnisse der TAVI durch eine für jeden Patienten maßgeschneiderte Prozedur weiter zu optimieren. Entsprechend sollte an den aktuell geltenden Strukturen und der damit verbunden Datenreinheit festgehalten werden. So wird die TAVI auch in Zukunft vor allem bei der Therapie von jüngeren Patienten noch weiter an Bedeutung gewinnen.
Fazit
Fallzahl und Erfahrung spielen bei der TAVI eine wichtige Rolle in puncto Outcome und Mortalität.
Auch die inzwischen wissenschaftlich belegten Vor- und Nachteile einzelner Prothesen sollten stärker beachtet werden, um das Langzeitergebnis zu optimieren.
Kontakt-- PD Dr. med. Johannes Blumenstein, St. Johannes Hospital Dortmund, PD Dr. med. Luise Gaede, Universitätsklinik Erlangen,

