Biomarker vs. Bildgebung
Wie lässt sich die Risikovorhersage am besten individualisieren?
Debatte-- Die etablierten klassischen Risikoscores ermöglichen keine ausreichend gute individuelle kardiovaskuläre Risikoprädiktion. Um die Prävention individueller, effektiver und kostengünstiger gestalten zu können, braucht es deshalb neue Ansätze. Zwei Expertenteams diskutieren, ob sich dafür Biomarker oder Bildgebungsbefunde besser eignen.
Veröffentlicht:
© iQoncept / Fotolia
Die Bildgebung kann die Lücke schließen

Silvia Smolka, Universitätsklinikum Erlangen
© Smolka

Prof. Mohamed Marwan, Universitätsklinikum Erlangen
© Marwan
Kardiovaskuläre Erkrankungen stellen nach wie vor die Haupttodesursache in Deutschland dar. Entsprechend wird der Prävention zunehmend Beachtung geschenkt, wie 2021 mit der Veröffentlichung der europäischen Leitlinie zur kardiovaskulären Prävention [1] verdeutlicht wurde. Die etablierten Risikoscores (z. B. Framingham-Score [2]) mit Risikofaktoren wie z. B. Bluthochdruck erlauben eine erste Einordnung des kardiovaskulären Risikos. Jedoch hat sich gezeigt, dass diese Scores das individuelle Risiko teilweise unterschätzen. Insbesondere bei Frauen und jüngeren Patientinnen und Patienten scheint das individuelle Risiko nur unvollständig abgebildet [3, 4]
Um hier die Lücke zu schließen, rücken bildgebende Verfahren zunehmend in den Fokus. Während der Carotis-Ultraschall inkl. Messung der Intima-Media-Dicke in der aktuellen Leitlinie aufgrund fehlender Standardisierung keine klare Empfehlung findet, zeigt sich die kardiale Computertomografie dagegen mit einem größeren Stellenwert. Koronarer Kalk-Score und CT-Angiografie erlauben eine direkte Visualisierung der atherosklerotischen Veränderungen am Herzen. Koronare Kalzifizierungen zeigen sich insbesondere bei jüngeren, asymptomatischen Patientinnen und Patienten prädiktiv für kardiovaskuläre Ereignisse und erhöhte Mortalität, sodass abhängig vom Koronarkalk-Score eine Reklassifizierung (up- oder downgrading) des kardiovaskulären Risikos empfohlen wird [1, 5].
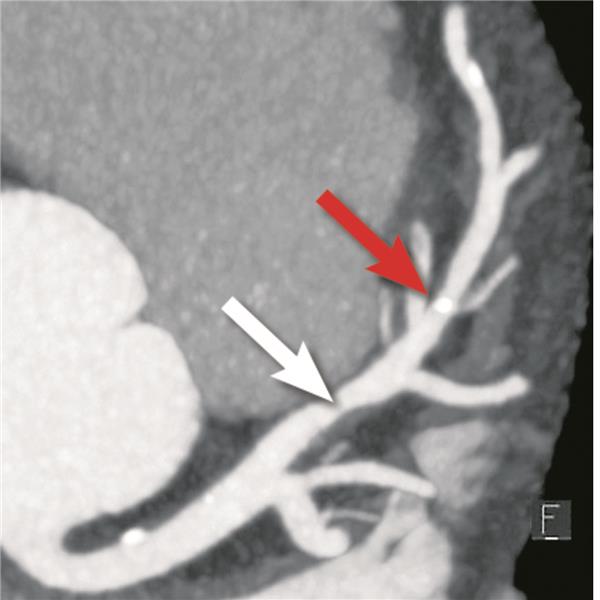
Abb. 1-- CT-Koronarangiografie: Multiplanare Rekonstruktion des linken Hauptstammes und Ramus interventrikularis anterior (RIVA). Es zeigt sich eine diffuse Atherosklerose ohne hochgradige Stenosen mit nicht verkalkter Plaque im Bereich der proximalen RIVA (weißer Pfeil) sowie verkalkter Plaque im Bereich der mittleren RIVA (roter Pfeil).
© Smolka/Marwan
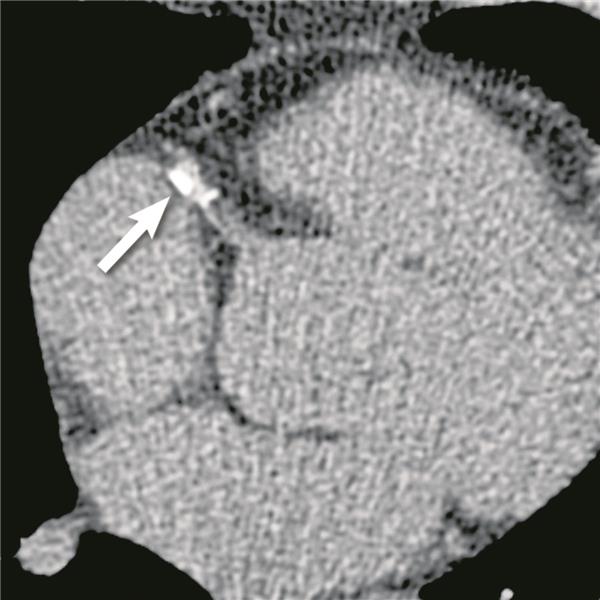
Abb. 2-- Native Darstellung der rechten Herzkranzarterie (RCA) zur Bestimmung des Koronarkalks. Koronarkalk im Bereich der proximalen RCA (weißer Pfeil).
© Smolka/Marwan
Ein Vorteil der bildgebenden Verfahren stellt die direkte Visualisierung dar. Während abstrakte Risikoangaben für Patientinnen und Patienten nur schwer verständlich sind, scheint sich die direkte Darstellung positiv auf Lebensstiländerung und Therapietreue auszuwirken [9, 10]. Somit können therapeutische Maßnahmen wie z. B. die Verschreibung von Statinen anhand der Ergebnisse aus der Bildgebung angepasst werden. Dem gegenüber stehen die Nachteile, die bei der kardialen Computertomografie vor allem die Verfügbarkeit, die aktuell noch fehlende regelhafte Kostenübernahme und nicht zuletzt die Strahlenexposition beinhalten. Zusammenfassend stellt die Bildgebung eine sinnvolle Ergänzung dar, um das individuelle kardiovaskuläre Risiko einzuschätzen. Abhängig von Symptomstatus, Risikokonstellation sowie Verfügbarkeit und Expertise kann die Wahl der Bildgebung personalisiert werden.
Kontakt-- Prof. Dr. Mohamed Marwan, Medizinische Klinik 2, Universitätsklinikum Erlangen
Literatur bei der Verfasserin/dem Verfasser
Biomarker haben Potenzial

Dr. Karl-Patrik Kresoja, Herzzentrum Leipzig
© Kresoja

Prof. Philipp Lurz, Herzzentrum Leipzig
© Lurz
Traditionell wird das Risiko für kardiovaskuläre Erkrankungen anhand von Faktoren wie Alter, Geschlecht, Blutdruck, Cholesterin usw. berechnet. Diese Risikoscores sind einfach zu erheben und erlauben auf große Populationen betrachtet eine gute Risikoprädiktion. Ihre Präzision auf einzelne Personen ist jedoch schlecht, da sie individuelle Unterschiede in genetischen, biologischen und Umweltfaktoren nur schwierig berücksichtigen können. Statine gelten zum Beispiel als wirksame Therapie, haben aber eine hohe „Number Needed To Treat“ (50–150), was bedeutet, dass bis zu 149 Personen unnötig behandelt werden, um einen kollektiven Effekt zu erzielen. Eine präzise Risikovorhersage ist daher entscheidend, um Prävention individueller, effektiver und kostengünstiger zu gestalten.
Die Verwendung von Biomarkern birgt das Potenzial, multiple Krankheitsprozesse zu verschiedenen Krankheitsstadien – also insbesondere vor Krankheitsmanifestation – abzubilden und so eine verbesserte Risikoprädiktion für individuelle Personen zu ermöglichen. Fortschritte in der Analytik erlauben es, aus geringen Mengen Blut eine Vielzahl von Proteinen zu bestimmen. Singuläre Biomarker wie LDL-Cholesterin sind einfach zu interpretieren (je höher, desto schlechter), aber beschränken sich auf einen kleinen Teil des biologischen Systems. Im Gegensatz hierzu bilden multiple Biomarker verschiedene biologische Systeme und insbesondere die Interaktion und Zusammenhänge verschiedener Systeme ab. Komplexer gestaltet sich hier allerdings die Interpretation. Machine-Learning-Algorithmen können hierbei helfen und die komplexen Interaktionen dieser Proteine zum einen modellieren und zum anderen in klinisch anwendbare Risikoprädiktion übersetzen. So konnte unlängst gezeigt werden, dass ein Multiprotein Assay analysiert mit Machine-Learning-Algorithmen etablierte klinische Risikoscores und einzelne Biomarker in der individualisierten 10-Jahres-Risikoprädiktion bei weitem übertrifft (AUC 0,67 vs. 0,93; [1]).
Es ist jedoch wichtig zu beachten, dass Biomarker allein nicht ausreichen, um eine optimale Risikovorhersage zu ermöglichen. Im Gegensatz zur Bildgebung erlauben Biomarker zwar eine hohe Standardisierung sowie eine standort- und untersucherunabhängige Reproduzierbarkeit, bilden jedoch auch wiederum nur einen Teil der menschlichen Physiologie ab. Um eine optimale Risikovorhersage für Patienten treffen zu können, ist es nötig, Biomarker mit anderen Faktoren wie klinischen Variablen und standardisierbaren Bildgebungsdaten zu kombinieren.
Erst die Kombination dieser Variablen und deren Analyse mithilfe von modernen statistischen Methoden bietet eine vielversprechende Möglichkeit, die Präzision der Risikovorhersage in der kardiovaskulären Prävention zu verbessern und ein optimales Ergebnis für jeden einzelnen Patienten zu ermöglichen. Nur durch diese individualisierte Erkennung von Risiken können frühzeitig Maßnahmen ergriffen werden, um das Risiko für kardiovaskuläre Erkrankungen zu reduzieren.
Kontakt-- Prof. Philipp Lurz, Universitätsklinik für Kardiologie, Herzzentrum Leipzig
Literatur bei den Verfassern

