Patient*in 4.0 – noch hapert es an der KI
Künstliche Intelligenz-- Gelingt es Daten in Wissen zu transformieren, kann das medizinische Management wirklich personalisiert werden. Dazu braucht es eine einheitliche digitale Infrastruktur, eine hohe Automatisierung bei der Datenauswertung und nachvollziehbare KI-Modelle.
Veröffentlicht:
Die Quantifizierung kardiovaskulärer Gegebenheiten in der alltäglichen Umgebung von Patienten und Patientinnen bietet die Chance, Krankheitsverläufe besser zu verstehen und frühzeitig eingreifen zu können.
© Lukas Mohl, UKHD
„Medizin 4.0“ beschreibt die Vernetzung medizinischer Versorgung auf allen Ebenen mit modernen Informations- und Kommunikationstechniken. Die „Patient*innen 4.0“ sollen direkt davon profitieren, indem Prognose und individuelle Verläufe, abhängig vom Behandlungskontext, durch Kardiologen und Kardiologinnen besser verstanden werden. In absehbarer Zukunft soll so eine individuell für Patienten und Patientinnen angepasste, personalisierte Herzmedizin („Precision Medicine“) entstehen.
Diese Zielsetzung erfordert eine Integration von unstrukturierten und strukturierten Daten aus dem klinischen Bereich (Arztbriefe, 2D/3D/4D-Bildgebungen, molekulare Daten, Laborwerte, EKG, usw.) mit longitudinalen Daten, welche die „Patient*innen 4.0“ selbst beisteuern. Durch aktive Teilhabe der Patientinnen und Patienten können Daten aus gekoppelten Geräten (Waagen, Blutdruckmessung) oder Aktivitätsdaten aus tragbaren oder implantierbaren Sensoren (z. B. Smartwatches) gewonnen werden. Die Quantifizierung der kardiovaskulären Gegebenheiten in der alltäglichen Umgebung der „Patient*innen 4.0“ stellt eine große Chance dar, Krankheitsverläufe besser zu verstehen und frühzeitiger eingreifen zu können.
Was heute schon machbar ist
Bereits heute kann die Überwachung des Pulmonalarteriendrucks (PA) aus der Ferne nach Implantation eines kleinen kommerziellen Devices vorgenommen werden. Der PA ist ein Frühindikator für den Beginn einer sich verschlechternden Herzinsuffizienz. Die bereitgestellten präsymptomatischen Daten ermöglichen frühzeitige Änderungen in der medizinischen Therapie, z. B. Dosistitration des Medikaments, bevor Symptome einer Herzinsuffizienz auftreten. Die Möglichkeit, Schwellenwerte individuell festzulegen, gestattet es Kardiologinnen und Kardiologen die Behandlung und das medizinische Management für alle Patientinnen und Patienten zu personalisieren und zu optimieren (Abb. 1).
Automatisierte Datenverarbeitung
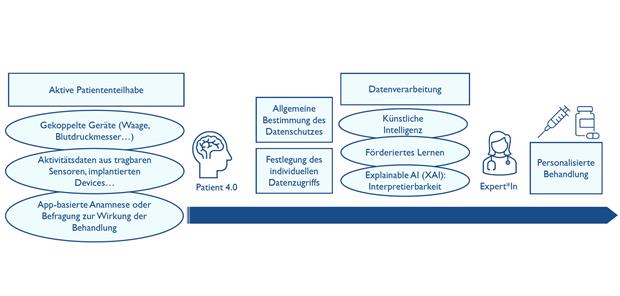
Abb. 1-- Die proaktive Teilhabe von Patientinnen und Patienten und die automatisierte Datenverarbeitung sind integraler Bestandteil des Behandlungspfades. Aufgrund dieser Vorinformationen können Entscheidungen durch Fachleute zielgerichtet getroffen werden.
© S. Engelhardt
Das A & O sind Standards
Die 4.0-Transformation erfordert jedoch die klinische Etablierung einer grundlegenden, möglichst einheitlichen digitalen Infrastruktur sowie einen hohen Automatisierungsgrad bei der Datenauswertung. Verfahren aus der Künstlichen Intelligenz (KI, engl. „AI“) sind hier bereits im Einsatz, jedoch kristallisiert sich immer mehr heraus, dass robuste KI-Modelle mit nachvollziehbaren und interpretierbaren Entscheidungskonstrukten („Explainable AI“) sowie entsprechender Vorhersagesicherheiten benö- tigt werden. Dabei wird immer klarer, wie wichtig Standards sind. Darunter fallen Kriterien, welche die medizinische und ökonomische Wirkung bewerten (Wolff J, Front Digit Health. 2021;3: 594971) und nicht zuletzt auch entsprechende Evaluationsmetriken, die notwendig sind, um die Performance von entsprechenden KI-Modellen zu vergleichen.
Verstärkter Einsatz von KI in der Medizin 4.0
KI-Challenges
- Nicht standardisierte Datenerhebungsprozesse, proprietäre, nicht standardisierte Datenrepräsentationen, unstrukturierte Daten
- Einhaltung von Datenschutzvorgaben
- Verschiedene internationale Standards
- Keine konkreten Implementierungs-vorgaben, Evaluationskriterien und Metriken
- Mangelnde Auswirkungsanalyse von KI-Algorithmen nach deren Anwendung
- Mangelnde Vergleichbarkeit verschiedener KI- und nicht KI-Ansätze …
Erfolgsfaktoren
- Technische Implementierung: - vertraulicher Umgang mit Daten und entsprechende Infrastruktur für Datenzugriff und Datenmanagement - Datenheterogenität - „Privacy by Design“ - Anpassungsfähigkeit und Generalisierungsfähigkeit
- Erstellung von Richtlinien: - Genehmigungs- vs. Vorsorgeprinzipien - Protokollierung wichtiger Faktoren zu Training und Anwendung der KI - Definition und Zuweisung von Verantwortlichkeit, Haftung, Strafbarkeit
- Medizinische und ökonomische Wirkung: - quantifizierbare Endpunkte (z. B. Reduktion von Herzinfarkten) - Nutzwertanalysen durch Messung der Lebensqualität von Patienten und Patientinnen, z. B. durch EQ-5D-5L Fragebögen
Neue Trainingsmethoden für die KI
Eine besondere Herausforderung beim Trainieren von KI-Verfahren ist die klinikinterne Datenhomogenität im Unterschied zur allgemeinen Heterogenität, die beispielsweise durch Selektionsverzerrung aufgrund verschiedener Pathologien entsteht, aber auch durch verschiedene Bevölkerungsgruppen, Scanner-Hersteller oder -Modelle, Bezeich- nungen, Behandlungsmethoden usw.. Zudem verhindern strenge europäische Datenschutzvorgaben, repräsentative Patientenkohorten im größeren Stil klinikübergreifend zusammenzuführen.
In einem laufenden Forschungsprojekt, gefördert vom DZHK e. V., arbeiten wir zusammen mit interdisziplinären und klinikübergreifenden Teams aus verschiedenen Universitätskliniken in Deutschland an einem neuartigen Konzept, um die Datenvielfalt effektiv zu nutzen, ohne dass die Daten selbst die Klinik verlassen müssen. Die Datenhoheit verbleibt am Standort.
Die Idee des sogenannten „Förderierten Lernens“, engl. „Federated learning“, ist datenschutztechnisch vielversprechend und technisch und organisatorisch sehr anspruchsvoll: „Let the algorithm travel, not the data“. Neuronale Netzwerke greifen dabei während des Trainingsprozesses auf mehrere dezentrale Datenpools zu und werden über eine Client-Server-Struktur so trainiert, dass nur die Modellparameter ausgetauscht und anschließend aggregiert werden.
In einem ersten Use-Case dieses Konsortiums sind Zugriffe auf ca. 15.000 Herz-CT-Datensätze möglich (Seidler T, 2022, Abstr. 199; https://doi.org/ 10.1007/ s00392-022-02002-5). Trotz der technisch hohen Hürden könnte dieser Ansatz einen weiteren Meilenstein liefern, der Daten in Wissen transformiert und robuste Entscheidungsalgorithmen für den klinischen Alltag ermöglicht.
Fazit
- Die Transformation 4.0 kann gelingen, wenn medizinische Daten mithilfe von KI in Wissen zum Nutzen der Patientinnen und Patienten überführt wird.
- Ein wichtiger Ansatz ist förderiertes Lernen, bei dem neuronale Netzwerke durch Zugriffe auf dezentrale Datenpools trainiert werden.
Kontakt-- Jun. Prof. Dr. sc. hum. Sandy Engelhardt, M.Sc., Universitätsklinikum Heidelberg, sandy.engelhardt@med.uni-heidelberg.de

